Equipamiento hospitalario como inversión estratégica, no como gasto operativo En la gestión hospitalaria moderna, el equipamiento médico dejó de ser una adquisición reactiva para convertirse en una decisión estratégica. Directores hospitalarios, ingenieros biomédicos y áreas de compras enfrentan hoy un entorno donde eficiencia clínica, sostenibilidad financiera y cumplimiento normativo convergen. El equipamiento hospitalario impacta directamente en tres ejes críticos: calidad diagnóstica, continuidad operativa y reputación institucional. Una selección adecuada no solo mejora la atención al paciente, sino que reduce costos ocultos asociados a fallas, tiempos muertos y mantenimientos correctivos imprevistos. Para clínicas privadas y hospitales públicos, la evaluación debe contemplar ciclo de vida útil, disponibilidad de refacciones, soporte técnico local y compatibilidad tecnológica. En imagenología, quirófanos, áreas críticas o unidades de cuidados intensivos, la interoperabilidad con sistemas digitales es ya un requisito, no una ventaja. Gestión de activos hospitalarios: conocimiento antes que reacción Un programa sólido de mantenimiento comienza con información estructurada. Inventarios técnicos actualizados, clasificación por criticidad clínica, historial de intervenciones y análisis de vida útil permiten priorizar recursos con criterio. No todos los equipos tienen el mismo nivel de riesgo asociado. Un desfibrilador en urgencias o un ventilador en terapia intensiva requieren esquemas de supervisión mucho más estrictos que equipos de baja criticidad. Esta segmentación técnica optimiza presupuesto y protege la operación. Además, la trazabilidad documental no es solo una formalidad administrativa. Es un respaldo ante auditorías, certificaciones y procesos regulatorios. Una gestión técnica profesional protege tanto al paciente como a la institución. Extender la vida útil de un equipo no significa explotarlo hasta su límite, sino operarlo dentro de parámetros óptimos. Un mantenimiento adecuado puede duplicar la estabilidad operativa de ciertos dispositivos y retrasar inversiones mayores sin comprometer seguridad. Para clínicas privadas, la confiabilidad tecnológica fortalece su posicionamiento competitivo. Para hospitales públicos, mejora la cobertura y optimiza el uso responsable de recursos. Para distribuidores y proveedores, representa una oportunidad de acompañamiento técnico a largo plazo. La reputación hospitalaria no solo se construye con médicos destacados o infraestructura moderna, sino con sistemas que funcionan cuando deben funcionar.
Mantenimiento biomédico como garantía de continuidad hospitalaria
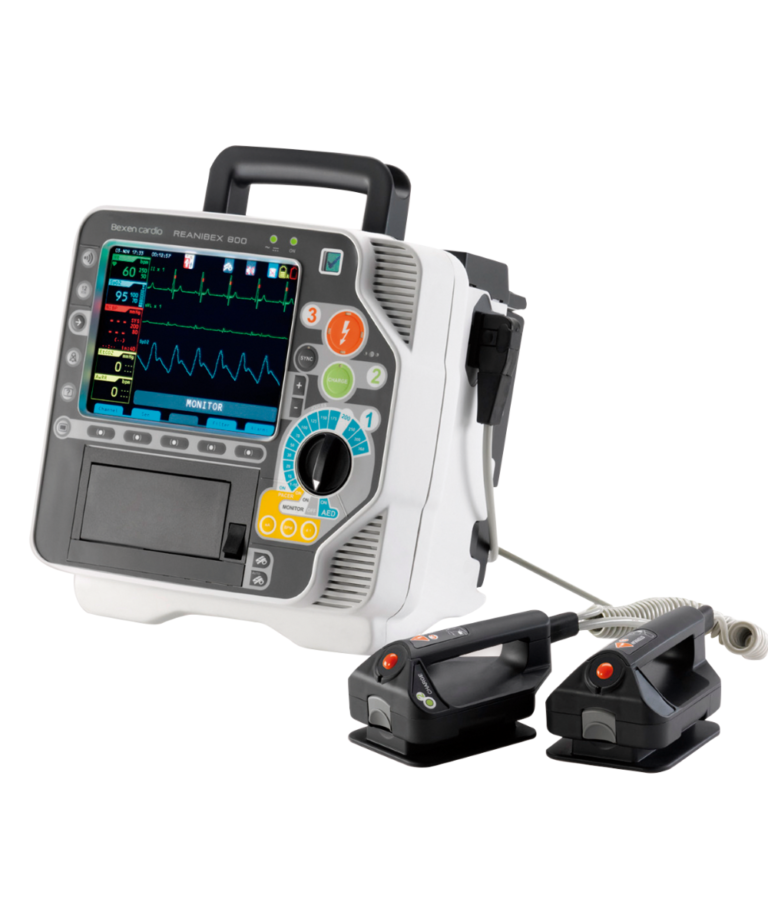
Continuidad clínica y cumplimiento normativo: el impacto real de una gestión técnica profesional En el sector salud, la confianza se construye sobre precisión. Cada diagnóstico, cada procedimiento y cada intervención terapéutica dependen de equipos que deben operar dentro de parámetros estrictos. Un equipo de imagenología con desviaciones mínimas, un autoclave con variaciones térmicas o un desfibrilador sin verificación periódica pueden generar consecuencias clínicas, legales y reputacionales significativas. La gestión técnica hospitalaria no es una función secundaria; es el sistema que garantiza que la tecnología médica cumpla con los estándares para los que fue diseñada. Sin supervisión estructurada, incluso el equipamiento hospitalario más avanzado pierde confiabilidad. La continuidad clínica comienza mucho antes de que el paciente entre al consultorio: empieza en la ingeniería que sostiene cada equipo. La calibración periódica asegura que los equipos médicos operen con exactitud. En imagenología, pequeñas variaciones pueden alterar la interpretación diagnóstica. En equipos de monitoreo o soporte vital, la precisión es literalmente una variable crítica. Un programa integral de gestión técnica incluye inspecciones programadas, pruebas funcionales, análisis de desempeño y actualización de software cuando es necesario. Además, la documentación sistemática de cada intervención permite identificar patrones de falla y optimizar decisiones futuras. Esta disciplina técnica transforma el mantenimiento en una herramienta de análisis estratégico. No se trata solo de reparar, sino de comprender el comportamiento del equipo en el tiempo.Los distribuidores y empresas especializadas no deben limitarse a la entrega del equipo. El verdadero valor se construye en el acompañamiento postventa, la capacitación continua y la disponibilidad de refacciones certificadas. Una relación técnica sólida entre hospital y proveedor fortalece la autonomía institucional y reduce tiempos de respuesta ante incidencias. El soporte estructurado no es un complemento: es parte esencial del ciclo de vida del equipo médico. La tecnología en salud avanza rápidamente. Pero la innovación sin gestión técnica es solo potencial desaprovechado. La continuidad clínica real depende de procesos metódicos, cumplimiento documentado y mantenimiento profesional. Un hospital no solo debe adquirir tecnología de calidad; debe garantizar que funcione con precisión todos los días.
Imagenología de alta precisión como ventaja competitiva clínica
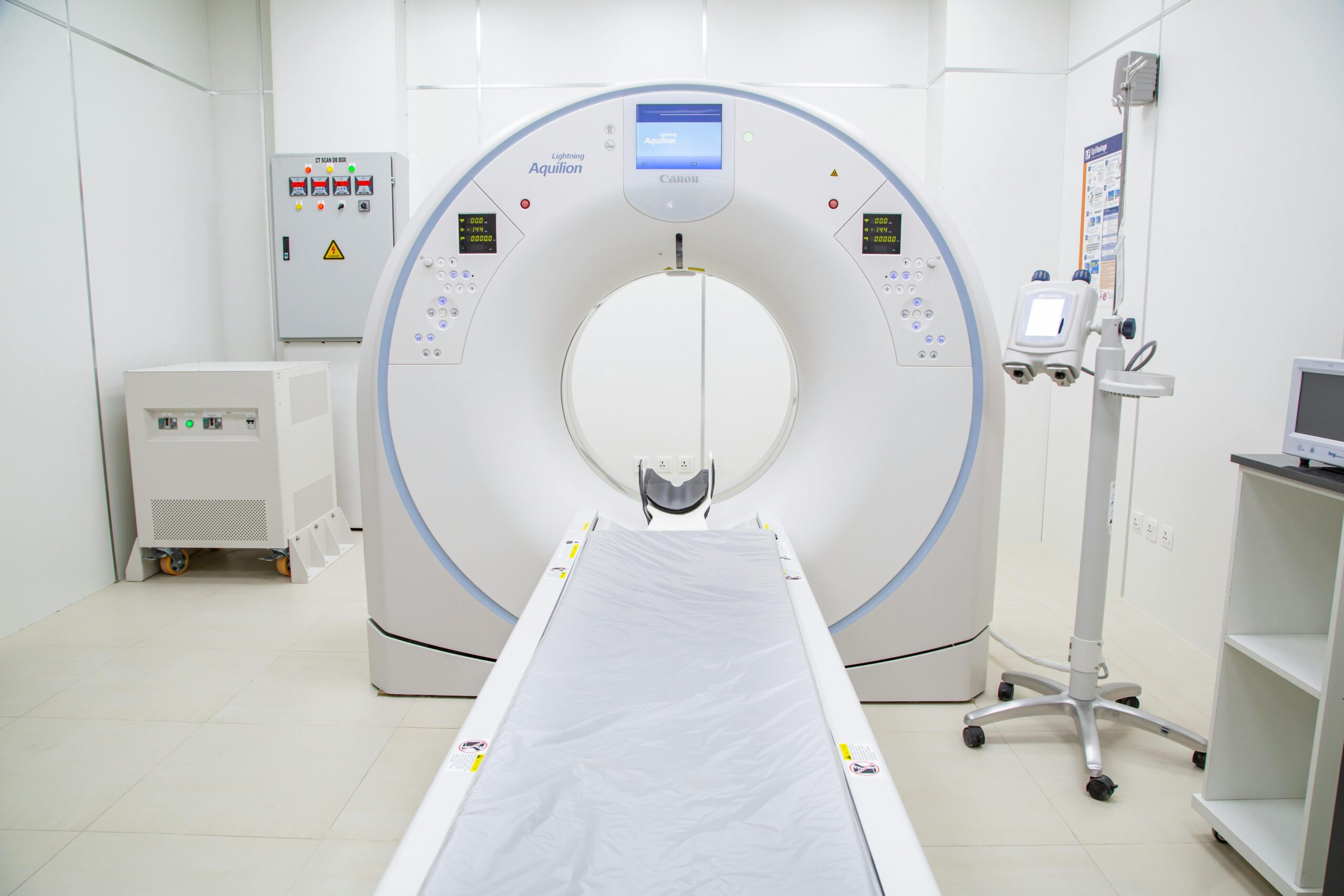
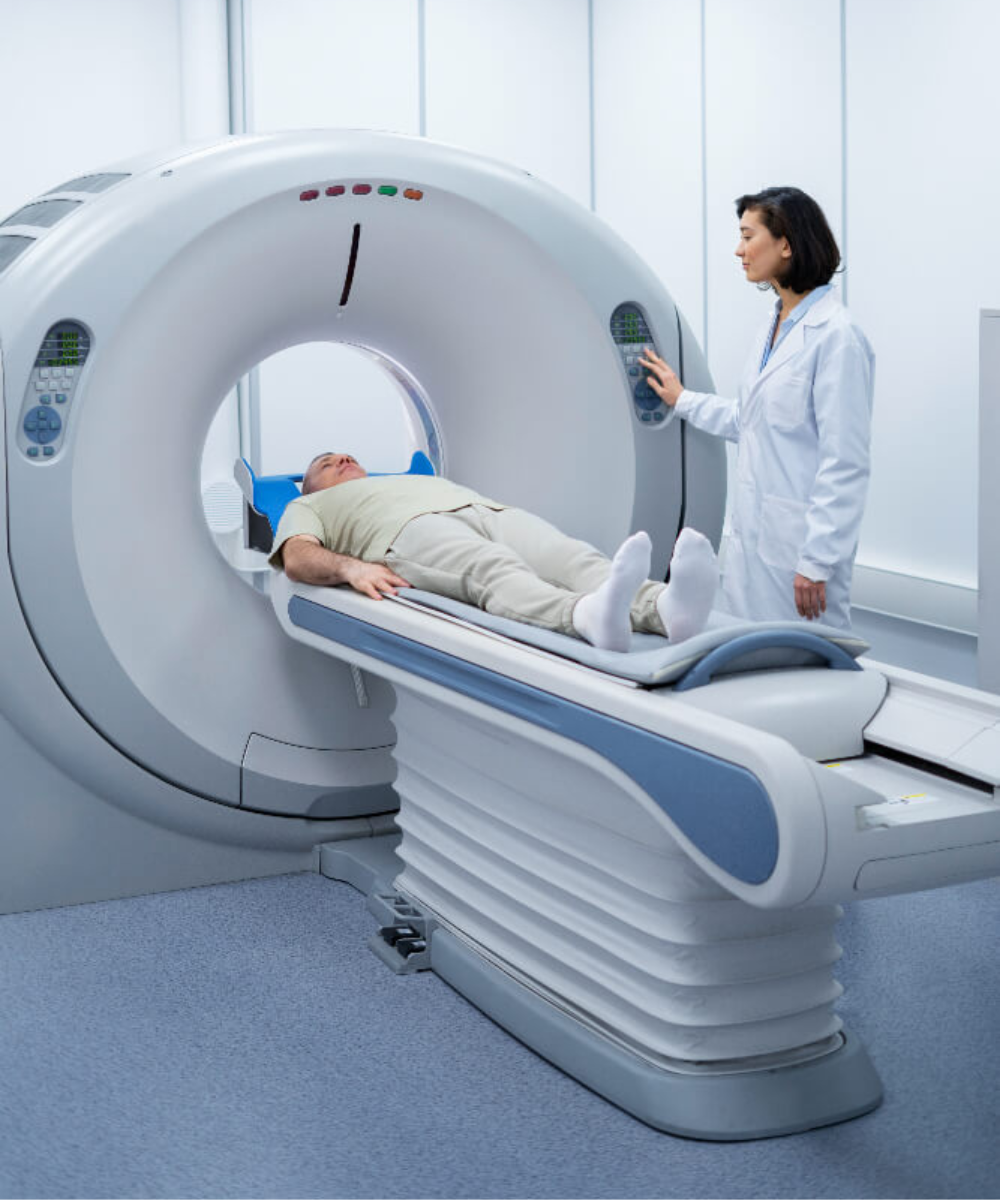
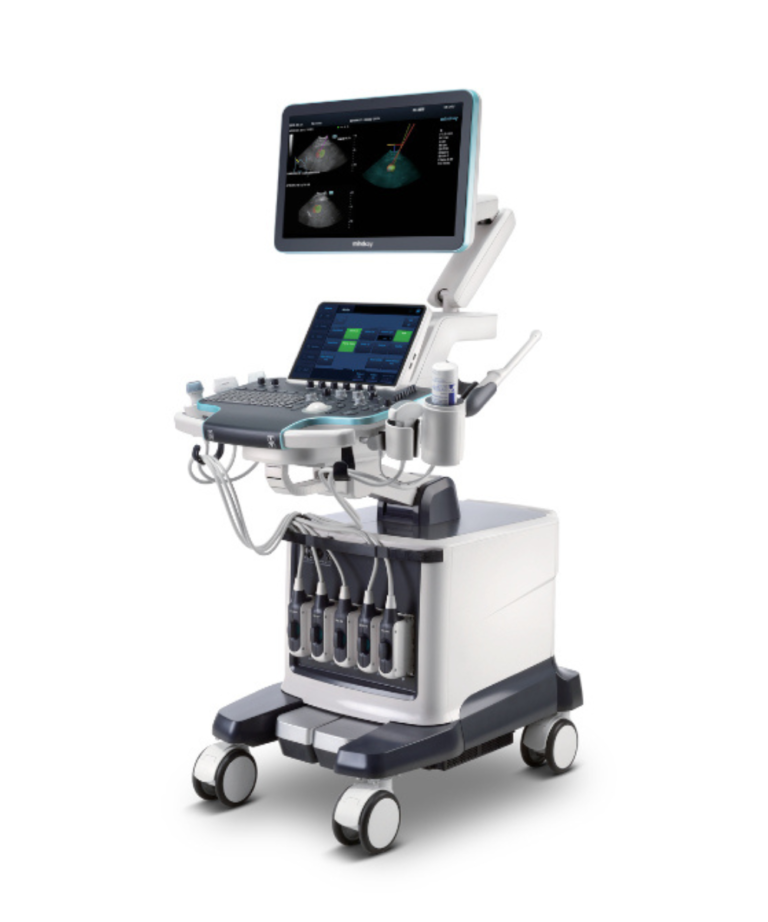
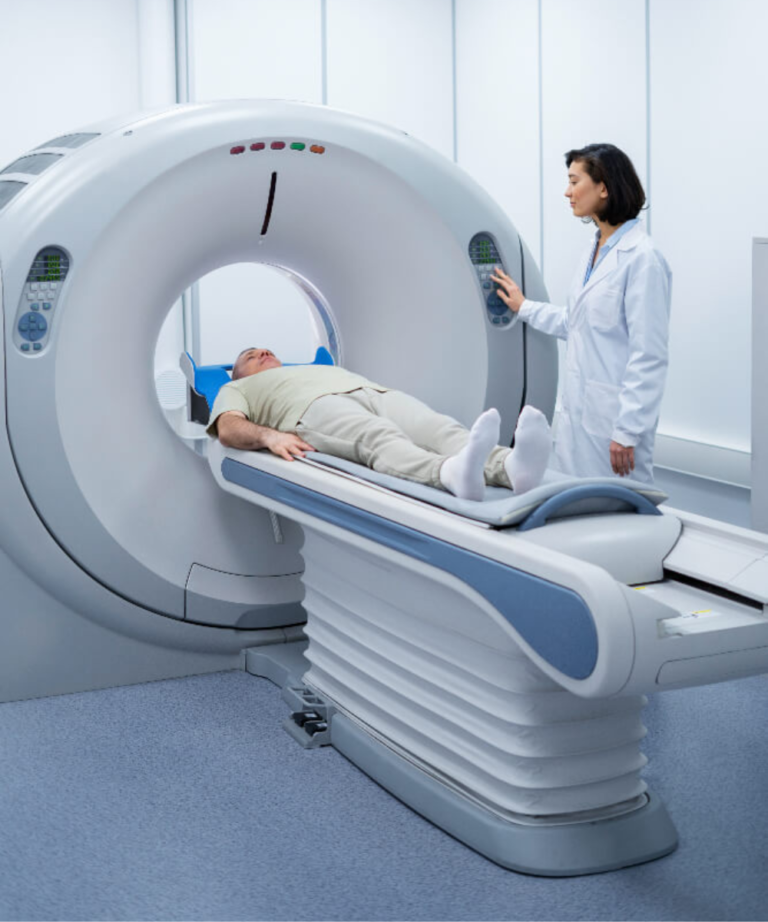
Imagenología médica: tecnología, precisión y estrategia en el diagnóstico moderno La imagenología médica ha transformado la forma en que se diagnostican enfermedades. Hoy, gran parte de las decisiones clínicas se apoyan en imágenes obtenidas con tecnología avanzada que permite observar estructuras internas sin procedimientos invasivos. Desde una radiografía simple hasta una resonancia magnética de alta resolución, los equipos de imagenología no solo producen imágenes; generan información crítica para definir tratamientos, planificar cirugías y monitorear evolución clínica. Para hospitales y clínicas, invertir en imagenología significa fortalecer su capacidad resolutiva, reducir derivaciones externas y posicionarse como instituciones con alto nivel diagnóstico. En medicina contemporánea, la certeza diagnóstica depende cada vez más de la tecnología. La imagenología no es un complemento del criterio médico; es una herramienta que amplifica su capacidad de decisión. Radiología digital, ultrasonido avanzado, tomografía computarizada y sistemas de almacenamiento de imágenes han redefinido la velocidad y precisión con la que se identifican patologías. Cuando la calidad de imagen es deficiente, el margen de interpretación clínica se reduce. Cuando la tecnología es precisa, el diagnóstico se vuelve más confiable, más rápido y menos invasivo. Para directores hospitalarios y clínicas privadas, esto no solo impacta resultados clínicos, también influye en reputación institucional y posicionamiento competitivo. La inversión en imagenología debe entenderse como una decisión estratégica que fortalece la capacidad diagnóstica integral del hospital. Principales tipos de equipos de imagenología Cada modalidad de imagen responde a necesidades clínicas específicas. Comprender sus diferencias es clave para una planeación estratégica adecuada. Radiografía digital Es la base del diagnóstico por imagen. Utiliza rayos X para evaluar estructuras óseas, tórax y ciertas patologías abdominales. La transición de sistemas analógicos a radiografía digital ha mejorado calidad de imagen, velocidad de procesamiento y almacenamiento electrónico. Es una tecnología indispensable en hospitales generales, clínicas privadas y centros de urgencias. Tomografía computarizada (TC) La tomografía utiliza rayos X rotacionales para generar imágenes transversales del cuerpo con mayor detalle que la radiografía convencional. Es fundamental en trauma, neurología, oncología y estudios vasculares. Los equipos multicorte modernos permiten adquisiciones rápidas, reduciendo tiempo de estudio y mejorando precisión diagnóstica. Resonancia magnética (RM) La resonancia magnética emplea campos magnéticos y ondas de radio para obtener imágenes detalladas de tejidos blandos sin radiación ionizante. Es clave en neurología, columna, articulaciones y oncología. Los sistemas de 1.5 T y 3 T ofrecen distintos niveles de resolución y velocidad, dependiendo del enfoque clínico y presupuesto institucional. Ultrasonido El ultrasonido utiliza ondas sonoras para generar imágenes en tiempo real. Es portátil, versátil y ampliamente utilizado en ginecología, cardiología, urgencias y medicina general. Su bajo costo operativo y ausencia de radiación lo convierten en una herramienta esencial tanto en hospitales públicos como en clínicas privadas. Imagenología como ventaja competitiva La calidad diagnóstica impacta directamente en reputación hospitalaria. Instituciones con tecnología moderna, tiempos de entrega ágiles y estudios de alta precisión fortalecen la confianza médica y del paciente. Además, integrar soluciones completas —equipos, instalación, mantenimiento y actualización tecnológica— permite construir un servicio de imagenología sostenible en el tiempo. En un entorno donde la medicina depende cada vez más de datos visuales, la imagenología no es solo un departamento; es un eje estratégico de la infraestructura hospitalaria. Invertir en imagenología es invertir en precisión, eficiencia y liderazgo clínico. Elegir un equipo de imagenología no es simplemente comparar especificaciones técnicas. La resolución, el rango dinámico y la calidad del detector son importantes, pero también lo es la interoperabilidad con sistemas digitales hospitalarios como RIS y PACS. La integración tecnológica permite almacenamiento seguro, acceso remoto a estudios, reducción de tiempos de entrega y optimización del flujo de pacientes. En hospitales públicos, esto mejora cobertura diagnóstica. En clínicas privadas, incrementa productividad y experiencia del paciente. Además, la eficiencia energética y el costo operativo deben formar parte del análisis. Un equipo más económico en adquisición puede resultar más costoso en consumo, mantenimiento o refacciones.Una unidad de imagenología bien equipada incrementa la capacidad resolutiva del hospital. Reduce derivaciones externas, optimiza agendas médicas y mejora la rotación de pacientes. Esto se traduce en mayor aprovechamiento de infraestructura existente y mejor retorno de inversión. En el sector gubernamental, ampliar capacidad diagnóstica interna disminuye tiempos de espera y fortalece el sistema público. En el ámbito privado, la disponibilidad de tecnología avanzada atrae especialistas y consolida alianzas estratégicas. Pero el impacto no es únicamente económico. La detección oportuna de patologías mejora pronósticos, reduce complicaciones y eleva estándares de calidad clínica. Hoy, los pacientes y los profesionales de la salud reconocen la diferencia entre instituciones que invierten estratégicamente en tecnología y aquellas que operan con recursos limitados. La imagenología avanzada comunica modernidad, confianza y compromiso con la calidad. Para distribuidores y proveedores, ofrecer soluciones integrales —desde selección del equipo hasta instalación, capacitación y mantenimiento— fortalece relaciones a largo plazo con hospitales y clínicas.
Planeación integral de equipamiento hospitalario: del proyecto a la operación sostenible
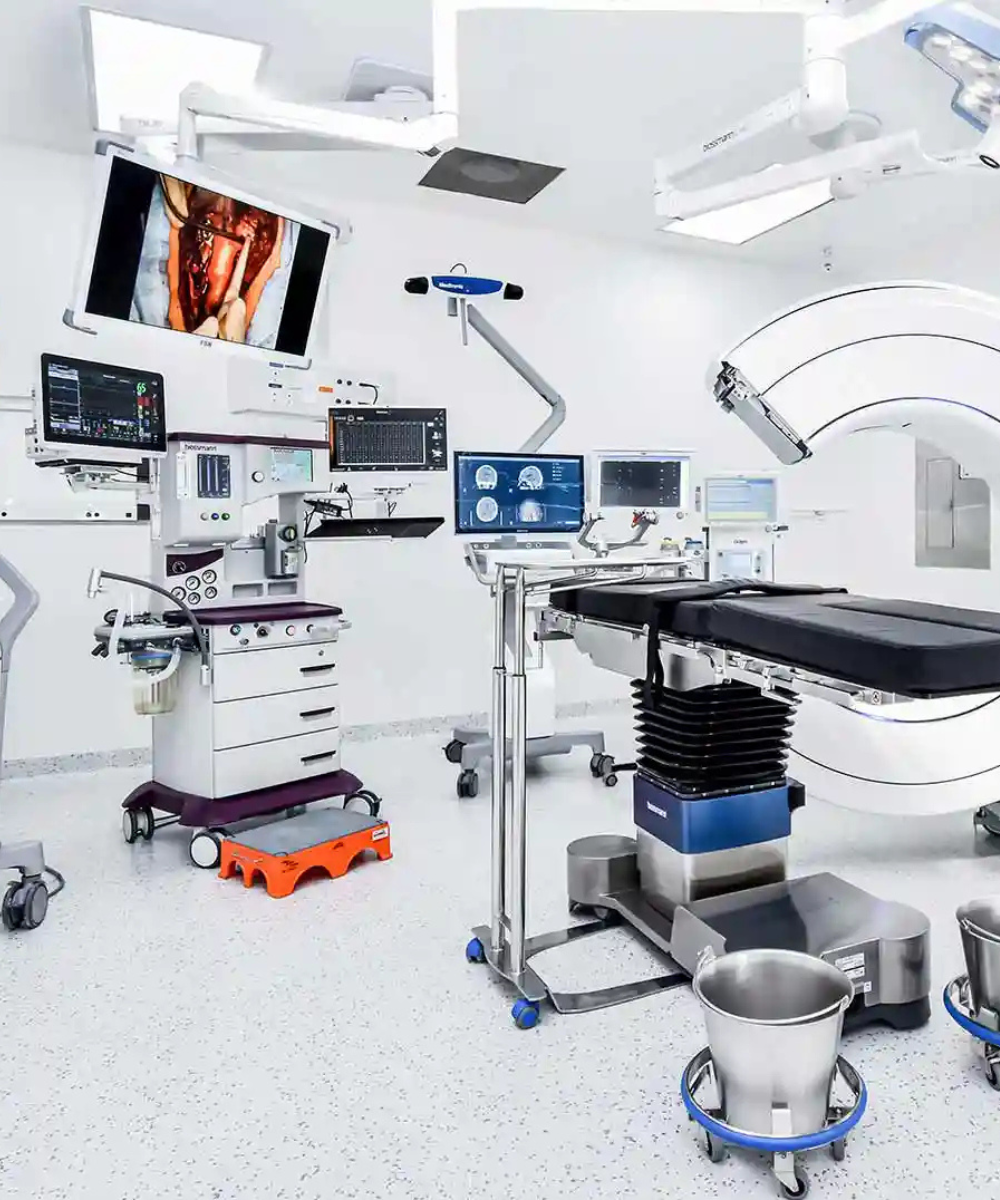
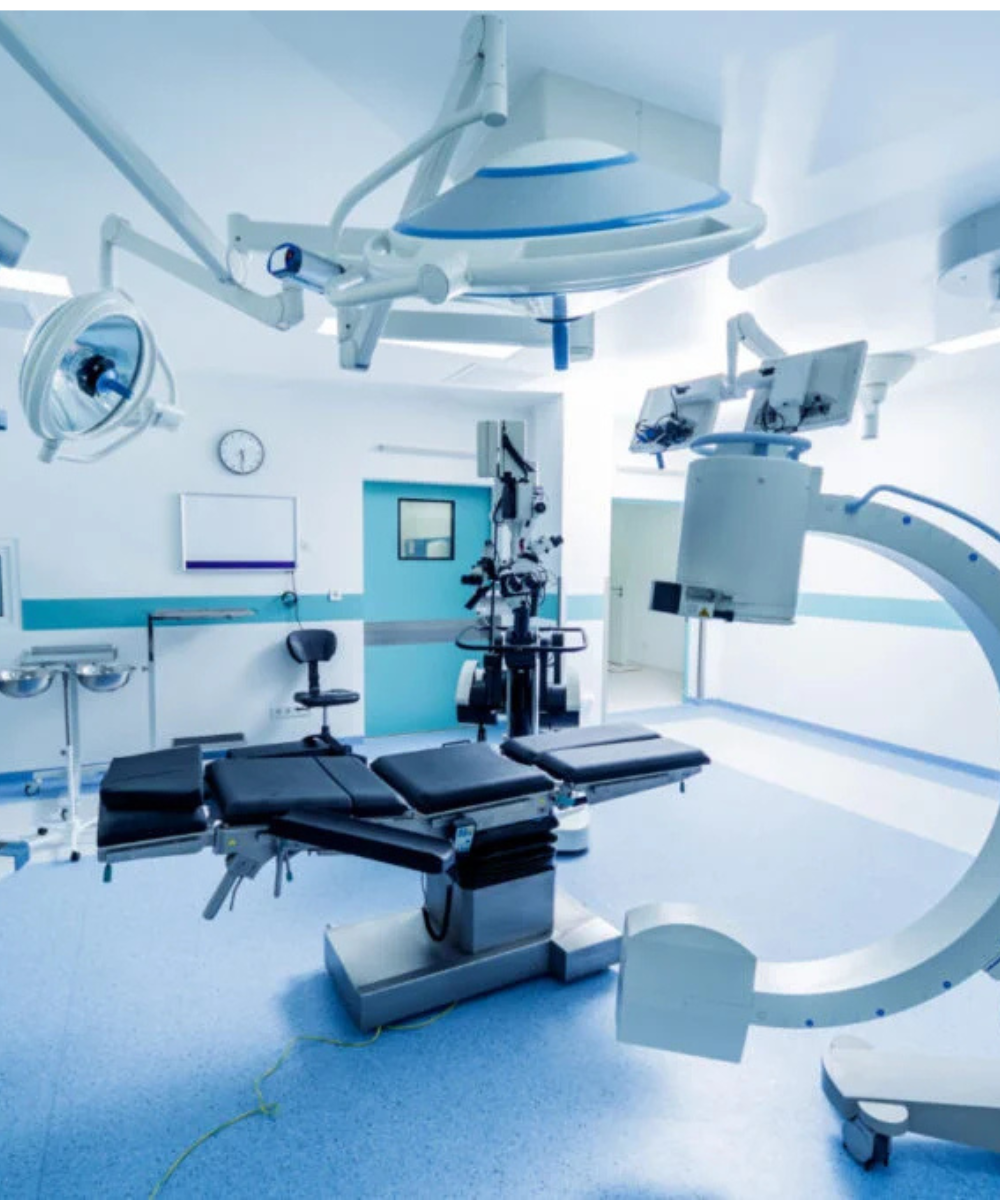
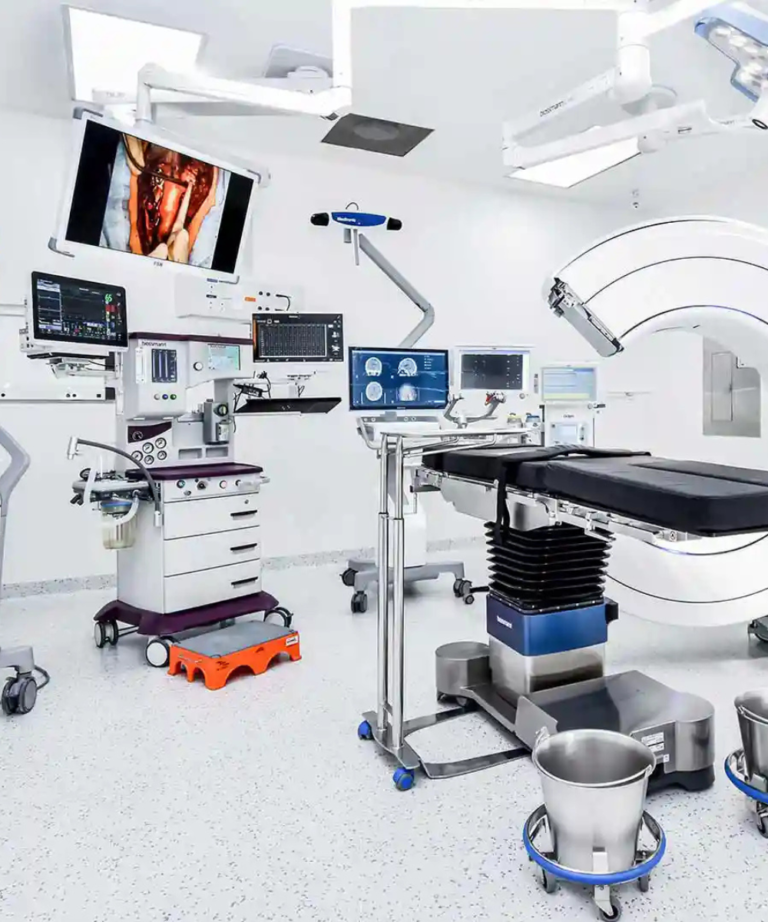
El equipamiento no empieza en la compra, empieza en la planeación Uno de los errores más comunes en proyectos hospitalarios es pensar que el equipamiento se define al final, cuando el edificio ya está diseñado y el presupuesto casi cerrado. En realidad, el equipamiento hospitalario debe considerarse desde las primeras etapas de planeación arquitectónica y clínica. La razón es simple: los equipos médicos no son muebles. Requieren cargas eléctricas específicas, sistemas de respaldo energético, condiciones ambientales controladas, infraestructura de gases medicinales y espacios diseñados para su operación eficiente. Cuando la planeación técnica se incorpora desde el inicio, se evitan sobrecostos, modificaciones estructurales y retrasos en la puesta en marcha. Directores hospitalarios, ingenieros biomédicos y áreas de compras deben participar desde la fase conceptual del proyecto. La alineación temprana entre necesidades clínicas y especificaciones técnicas garantiza que la inversión sea coherente con la estrategia institucional. Diseño clínico y eficiencia operativa El equipamiento hospitalario influye directamente en el flujo de pacientes y en la productividad médica. Un quirófano mal dimensionado, una sala de imagenología con circulación ineficiente o un área de urgencias sin equipamiento adecuado pueden generar cuellos de botella que afectan la calidad del servicio. La planeación integral considera distribución espacial, ergonomía, interoperabilidad tecnológica y escalabilidad futura. No se trata solo de cubrir necesidades actuales, sino de anticipar crecimiento y expansión de servicios. Además, la selección correcta de equipos impacta en indicadores clave como tiempos de atención, rotación de pacientes y capacidad resolutiva. Un hospital bien equipado no necesariamente es el que tiene más tecnología, sino el que tiene la tecnología adecuada para su modelo de atención. Toda decisión de adquisición debe sustentarse en criterios técnicos claros: desempeño clínico, vida útil estimada, disponibilidad de refacciones, soporte postventa y costos de mantenimiento. El análisis de retorno de inversión en salud no se limita a ingresos directos. También debe considerar reducción de derivaciones externas, disminución de fallas operativas y mejora en calidad diagnóstica. En hospitales públicos, esto se traduce en mayor cobertura y uso eficiente del presupuesto. En clínicas privadas, en diferenciación competitiva. La inversión inteligente no busca el precio más bajo, sino el equilibrio entre calidad, sostenibilidad y proyección a largo plazo.
Mejores resonancias magnéticas del mercado: guía técnica para decisiones estratégicas
¿Por qué la resonancia magnética importa en la atención clínica? La resonancia magnética (MRI) se ha consolidado como una de las herramientas diagnósticas más poderosas de la medicina moderna. A diferencia de otras modalidades, la MRI no utiliza radiación ionizante y ofrece imágenes detalladas de tejidos blandos, cerebro, columna, articulaciones y sistemas vasculares con un nivel de contraste extraordinario. Esto la convierte en una pieza clave para diagnóstico neurológico, musculo-esquelético, oncológico y cardíaco. Invertir en resonancia magnética es invertir en capacidad diagnóstica de alto impacto. La clave no está solo en elegir la mejor tecnología disponible, sino en alinear esa elección con la estrategia clínica, flujos operativos y visión de largo plazo de la institución. Las mejores resonancias magnéticas del mercado combinan calidad de imagen, eficiencia operativa, integración tecnológica y respaldo técnico sólido. Un hospital o clínica que tome decisiones fundamentadas en criterios técnicos claros no solo mejora resultados clínicos, sino que construye autoridad institucional y fortalece su reputación. ¿Por qué la resonancia magnética importa en la atención clínica? Antes de entrar a modelos específicos, es fundamental entender los criterios técnicos que determinan valor clínico y operativo: Campo magnético (Tesla): Los sistemas de 1.5 T son estándar en hospitales generales y ofrecen un excelente equilibrio entre calidad de imagen y costo. Los sistemas de 3 T aumentan la resolución y velocidad de adquisición, ideales para neuroimagen, estudios funcionales y espectroscopía. Calidad de gradientes: Afecta la rapidez y nitidez de la adquisición. Gradientes más potentes permiten secuencias más cortas y menor susceptibilidad a artefactos. Coils y protocolos clínicos: La disponibilidad de coils especializados (cabeza, columna, articulaciones, mama, abdomen) y protocolos prediseñados optimiza la calidad diagnóstica y reduce tiempos de estudio. Integración y software: Herramientas de post-procesamiento, inteligencia artificial para reconstrucción de imagen y compatibilidad con sistemas RIS/PACS elevan la productividad. Eficiencia energética y refrigeración: Impactan costos de operación y requisitos de obra civil. Las mejores resonancias magnéticas del mercado combinan calidad de imagen, eficiencia operativa, integración tecnológica y respaldo técnico sólido. Un hospital o clínica que tome decisiones fundamentadas en criterios técnicos claros no solo mejora resultados clínicos, sino que construye autoridad institucional y fortalece su reputación. Mejores resonancias magnéticas del mercado (2026) A continuación una guía técnica de sistemas que destacan por desempeño clínico, fiabilidad operativa y robustez de soporte: 1. Siemens Healthineers MAGNETOM Aera 1.5 T Este modelo combina versatilidad clínica con estabilidad operativa. Con gradientes sólidos y una amplia gama de coils, es ideal para hospitales generales y servicios de diagnóstico completos. Su plataforma ofrece secuencias de alta resolución y herramientas de reducción de artefactos que elevan la productividad diaria. Perfil ideal: hospitales medianos y grandes, diagnóstico general, programas de investigación clínica. 2. GE Healthcare SIGNA Voyager 3.0 T Con campo de 3 T, esta resonancia ofrece una calidad de imagen superior en estudios neurológicos y oncológicos. Su software de procesamiento avanzado y secuencias aceleradas permiten estudios más rápidos sin sacrificar nitidez, lo que mejora el flujo de pacientes. Perfil ideal: centros especializados en neurología, investigación avanzada y alta demanda clínica. 3. Philips Ingenia Elition 3.0 T Destaca por su claridad de imagen, ergonomía para el paciente y eficiencia energética. Sus herramientas de inteligencia artificial para reconstrucción aceleran secuencias, reducen tiempo de adquisición y mejoran experiencia del paciente. Perfil ideal: clínicas privadas de alta gama y hospitales con enfoque en experiencia del paciente. 4. Canon (Toshiba) Vantage Galan 3 T Este sistema destaca por su diseño centrado en confort y reducción de claustrofobia, además de contar con gradientes potentes para estudios complejos. Su plataforma incluye software robusto para diversas aplicaciones clínicas. Perfil ideal: unidades de diagnóstico con alto volumen de estudios y enfoque en imagenología compleja. ¿Cuándo elegir 1.5 T vs 3.0 T? 1.5 T: excelente para diagnóstico general, resonancia de rutina y centros con flujos diversos. Menores costos de mantenimiento y energía. 3.0 T: superior en resolución y velocidad, ideal para neurociencia, oncología avanzada y aplicaciones de investigación clínica. La decisión debe contemplar volumen de estudios, tipos de exámenes frecuentes, presupuesto total de propiedad (incluyendo mantenimiento) y objetivos clínicos institucionales. Mantenimiento, soporte y ciclo de vida Elegir un equipo de MRI excelente no basta. Su desempeño sostenido depende de un mantenimiento estructurado: calibración periódica, pruebas funcionales y disponibilidad de refacciones certificadas. Este es un punto crítico donde un buen socio proveedor hace la diferencia: soporte postventa, tiempos de respuesta rápidos y capacitación técnica elevan la confiabilidad operativa. Para ingeniería biomédica, la gestión proactiva de inventario de refacciones, monitoreo de tolerancias y actualización de software asegura continuidad clínica y prolonga vida útil del sistema.
Economía circular en tecnología médica: las 7R como modelo estratégico para el sector salud
Del consumo lineal al ciclo inteligente El modelo tradicional de consumo en el sector salud ha sido históricamente lineal: adquirir, utilizar, desechar y reemplazar. En tecnología médica, este enfoque no solo es costoso, también es ambientalmente insostenible. Equipos de alto valor terminan subutilizados, desactualizados o descartados antes de agotar su verdadero potencial operativo. La economía circular propone una lógica distinta: mantener el valor de los productos, materiales y recursos el mayor tiempo posible. En el contexto hospitalario, esto no significa comprometer calidad clínica, sino optimizar el ciclo de vida del equipamiento mediante estrategias estructuradas. Aquí es donde entran las 7R. Las 7R aplicadas a la tecnología médica La economía circular moderna amplía el clásico “reducir, reutilizar y reciclar” hacia un modelo más completo: Reducir: Optimizar adquisiciones, evitar sobredimensionamiento y seleccionar tecnología eficiente energéticamente. Un equipo correctamente especificado desde el inicio evita desperdicio de recursos y consumo innecesario. Reutilizar: Reasignar equipos dentro de la institución cuando cambian necesidades clínicas. No todo reemplazo implica descarte. Reparar: Priorizar mantenimiento correctivo y preventivo profesional que extienda la vida útil sin comprometer seguridad. Renovar (Refurbish): Actualizar componentes clave o software para mantener el desempeño clínico competitivo. Remanufacturar: Reconstruir equipos bajo estándares certificados, permitiendo que regresen al mercado con garantía funcional. Recuperar: Extraer piezas útiles y componentes electrónicos antes de desechar sistemas completos. Reciclar: Gestionar adecuadamente residuos electrónicos y materiales especializados para minimizar impacto ambiental. Estas prácticas no reducen calidad médica; la fortalecen al hacerla más sostenible. Beneficio financiero En hospitales públicos y clínicas privadas, la presión presupuestal es constante. La economía circular aplicada a equipamiento hospitalario permite extender ciclos de inversión, reducir compras emergentes y optimizar costos de mantenimiento. Por ejemplo, un programa sólido de mantenimiento preventivo puede prolongar la vida útil de equipos críticos varios años adicionales. Una actualización tecnológica bien ejecutada puede evitar la adquisición total de un nuevo sistema. El resultado es doble: reducción de impacto ambiental y mejora en planeación financiera. La tecnología médica incorpora metales especializados, sistemas electrónicos complejos y componentes que requieren procesos de fabricación intensivos. Gestionar adecuadamente su ciclo de vida reduce residuos electrónicos y emisiones asociadas a fabricación innecesaria. Además, cada vez más fabricantes integran eficiencia energética y diseño modular para facilitar actualizaciones en lugar de reemplazos completos. Este enfoque permite a hospitales mantener competitividad tecnológica sin generar ciclos de desecho acelerado. La sostenibilidad en salud no significa operar con menos tecnología; significa operar con inteligencia técnica.